Integrazione della Stampa 3D negli Ospedali: Guida Operativa per un’Implementazione Clinica Sicura ed Efficiente
Non si tratta più solo di applicazioni sporadiche: l’integrazione della stampa 3D negli ospedali richiede una strategia chiara su tecnologie, workflow e formazione del personale. Sempre più istituzioni sanitarie stanno creando laboratori interni e sviluppando competenze specializzate, trasformando la produzione additiva da strumento sperimentale a risorsa operativa essenziale per la medicina personalizzata.
La tendenza è chiara: ospedali come l’AP-HP in Francia, la Mayo Clinic e la Cleveland Clinic negli Stati Uniti hanno già integrato la stampa 3D nei loro processi clinici quotidiani, producendo internamente dispositivi personalizzati, modelli anatomici e strumenti chirurgici su misura. Questo approccio “point-of-care” riduce i tempi di attesa, migliora la precisione clinica e, nel lungo periodo, genera risparmi significativi rispetto all’esternalizzazione.
Selezione Tecnologica e Materiali Biocompatibili
La scelta della tecnologia di stampa e dei materiali giusti è fondamentale per garantire sicurezza e conformità clinica, con particolare attenzione alla biocompatibilità e alle normative regolatorie.
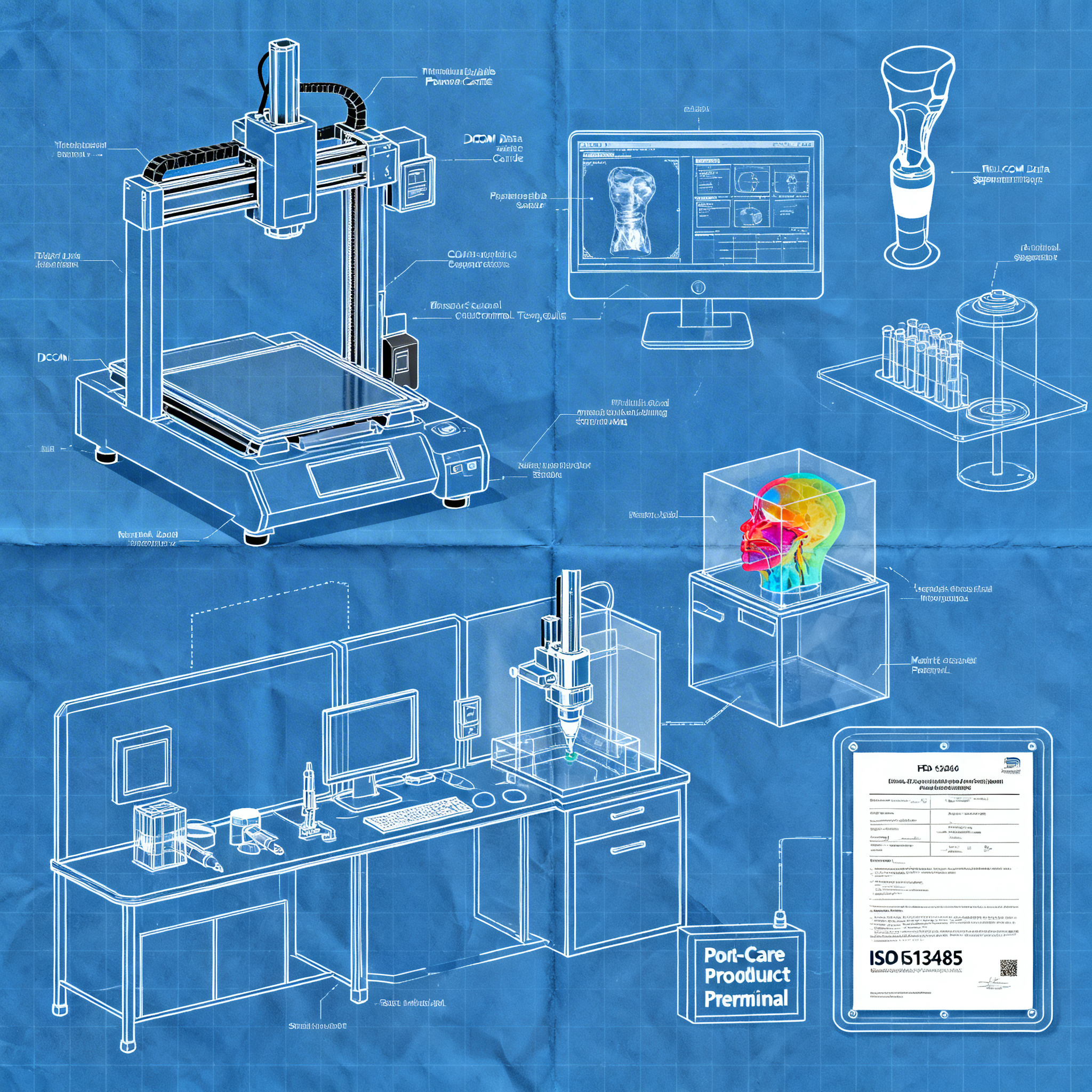
La prima decisione strategica riguarda quale tecnologia adottare in base alle applicazioni cliniche previste. Per impianti personalizzati in titanio, come le protesi craniche prodotte dall’AP-HP, sono necessarie stampanti metal additive manufacturing in grado di lavorare materiali biocompatibili certificati. Per modelli anatomici pre-operatori, tecnologie come material jetting e PolyJet offrono vantaggi unici: possono replicare proprietà meccaniche dei tessuti, includere colori multipli e creare strutture trasparenti o semi-trasparenti che permettono di visualizzare tumori e tratti neurali all’interno del parenchima cerebrale.
La biocompatibilità è un requisito non negoziabile per qualsiasi dispositivo destinato al contatto con il paziente. I materiali devono essere certificati secondo gli standard internazionali e conformi al Regolamento (UE) 2017/745 sui dispositivi medici in Europa, mentre negli Stati Uniti la FDA ha pubblicato linee guida tecniche specifiche per dispositivi realizzati con additive manufacturing. Anche per dispositivi non impiantabili come dime chirurgiche, posizionatori e accessori di sala, la tracciabilità dei materiali e il controllo di processo rimangono essenziali.
Workflow DICOM-to-Print: Dall’Immagine alla Produzione
Un processo fluido e standardizzato dall’imaging alla stampa è essenziale per mantenere qualità e tempi clinici accettabili, garantendo precisione anatomica e ripetibilità.
Il workflow inizia con l’acquisizione delle immagini mediche attraverso tecniche come risonanza magnetica (MRI), tomografia computerizzata (CT) o imaging con tensore di diffusione (DTI). Questi dati, tipicamente in formato DICOM, vengono inviati al laboratorio di stampa 3D attraverso portali di gestione casi dedicati. La fase di segmentazione è critica: utilizzando software specializzati, le strutture anatomiche vengono isolate dai dati di imaging, manualmente tracciando le strutture lungo le sezioni o utilizzando strumenti di soglia quando l’anatomia contrasta chiaramente con i tessuti circostanti.
La collaborazione medica è fondamentale in questa fase. Nel caso di tumori cerebrali complessi, ad esempio, i neurochirurghi devono identificare strutture critiche come le radiazioni ottiche, il tratto corticospinale e i percorsi del linguaggio che potrebbero non essere immediatamente visibili nei dati di imaging. Questa collaborazione tra clinici e tecnici di stampa 3D permette di creare modelli 1:1 con codifica a colori che visualizzano le relazioni spaziali tra tumore e tratti funzionali circostanti.
Il modello “one-stop” descritto in alcune implementazioni ospedaliere copre l’intero ciclo: dalla concettualizzazione e visualizzazione fino al prototipo e alla produzione finale, con applicazioni in cardiologia, chirurgia vascolare e oncologia. La logica del “few steps away” permette ai reparti di portare problemi pratici e farli evolvere rapidamente attraverso cicli prototipo-test-correzione.
Formazione del Personale e Strutturazione del Laboratorio
L’integrazione richiede figure professionali formate e spazi dedicati per garantire efficienza e compliance normativa, con competenze che spaziano dall’imaging alla post-produzione.
Chi opera le macchine? La risposta varia, ma emerge un modello ibrido: tecnici specializzati in additive manufacturing lavorano a stretto contatto con personale clinico formato sulle applicazioni specifiche. Alcuni ospedali integrano ingegneri biomedici, tecnici radiologici e persino chirurghi con competenze in modellazione 3D. La formazione deve coprire non solo l’operatività delle macchine, ma anche la gestione dei materiali, il post-processing, i criteri di accettazione e la tracciabilità completa del processo produttivo.
La strutturazione del laboratorio richiede spazi dedicati con controllo ambientale adeguato, sistemi di gestione qualità conformi a standard come ISO 13485, e procedure operative standardizzate per ogni fase produttiva. La scelta organizzativa più efficace, secondo le esperienze documentate, è quella di posizionare competenze e strumenti dove nascono i bisogni clinici, riducendo le frizioni e aumentando la capacità di realizzare soluzioni ad hoc.
Un aspetto spesso sottovalutato è la creazione di reti collaborative: alcuni progetti dimostrano come file 3D e linee guida di produzione possano essere condivisi tra diversi centri sanitari, permettendo a ospedali periferici e centri di formazione di stampare localmente i propri simulatori e dispositivi. I costi di produzione per singolo modulo possono ridursi a poche decine o centinaia di euro, contro le migliaia necessarie per equivalenti commerciali. La Mayo Clinic ha documentato che produrre modelli anatomici internamente costa dal 10 al 50% in meno rispetto all’esternalizzazione.
Conclusione
L’integrazione della stampa 3D negli ospedali è oggi una realtà operativa consolidata, ma richiede un approccio sistematico e ben pianificato che consideri tecnologia, processi e persone come elementi interconnessi di una strategia complessiva.
Oltre la tecnologia in sé, sta evolvendo un intero modello di cura: più personalizzato, più reattivo e più vicino al paziente. La capacità di produrre dispositivi su misura, preparare interventi complessi con modelli anatomici accurati e ridurre i costi operativi rappresenta un vantaggio competitivo significativo per le istituzioni sanitarie. Nel lungo periodo, gli ospedali non saranno più solo luoghi di cura, ma anche centri di produzione e innovazione medica, dove bioprinting e stampa 3D di farmaci diventeranno pratiche quotidiane.
Inizia subito a valutare i requisiti tecnologici e organizzativi per introdurre soluzioni di stampa 3D nel tuo ambiente clinico. Considera quali applicazioni cliniche potrebbero beneficiare maggiormente della personalizzazione, identifica le competenze interne disponibili o da sviluppare, e pianifica un percorso di implementazione graduale che garantisca conformità normativa e sostenibilità economica. La medicina del domani si sta costruendo oggi, un layer alla volta.
articolo scritto con l'ausilio di sistemi di intelligenza artificiale
Q&A
- Quali sono i principali vantaggi dell'integrazione della stampa 3D negli ospedali?
- La stampa 3D negli ospedali consente la produzione point-of-care di dispositivi personalizzati, modelli anatomici e strumenti chirurgici. Riduce i tempi di attesa, migliora la precisione clinica e genera risparmi economici rispetto all'esternalizzazione.
- Quali tecnologie di stampa 3D sono utilizzate in ambito clinico e a cosa servono?
- Per impianti metallici biocompatibili si usano stampanti metal additive manufacturing, mentre per modelli anatomici si preferiscono tecnologie come material jetting e PolyJet. Queste ultime consentono di replicare proprietà meccaniche dei tessuti e creare strutture trasparenti o colorate per una migliore visualizzazione anatomica.
- Come si garantisce la sicurezza e la conformità normativa nella stampa 3D medica?
- I materiali devono essere biocompatibili e certificati secondo standard internazionali come il Regolamento UE 2017/745 o le linee guida FDA. È essenziale anche la tracciabilità dei materiali, il controllo del processo produttivo e l’adozione di sistemi di gestione qualità come ISO 13485.
- Qual è il ruolo del workflow DICOM-to-print nella produzione di modelli 3D?
- Il workflow parte dall’acquisizione di immagini DICOM tramite MRI, CT o DTI, proseguendo con la segmentazione assistita da software specializzati. La collaborazione tra tecnici e clinici è cruciale per isolare correttamente le strutture anatomiche e creare modelli precisi e clinicamente utili.
- Quali competenze e figure professionali sono necessarie per implementare un laboratorio di stampa 3D ospedaliero?
- Sono richiesti tecnici specializzati in additive manufacturing, ingegneri biomedici, tecnici radiologici e personale clinico formato. La formazione deve coprire operatività delle macchine, gestione dei materiali, post-processing e tracciabilità del processo.
- Come influisce la stampa 3D sui costi e sull’efficienza degli ospedali?
- La produzione interna può ridurre i costi del 10-50% rispetto all’esternalizzazione. Inoltre, grazie alla logica 'few steps away', i reparti possono risolvere problematiche in modo rapido attraverso cicli prototipo-test-correzione, migliorando efficienza e tempi di risposta clinica.