Impianti Medici e Sensibilità ai Metalli: Bilanciare Biocompatibilità, Durata e Costi
La scelta del materiale negli impianti medici oggi richiede una valutazione attenta dei compromessi tra durata, biocompatibilità e necessità di interventi secondari.
Nel panorama attuale della chirurgia ricostruttiva, la selezione del materiale per impianti medici rappresenta una decisione clinica complessa che bilancia molteplici fattori: dalla risposta biologica del paziente ai costi sanitari a lungo termine. Mentre i metalli permanenti come il titanio hanno dominato per decenni, l’emergere di materiali bioresorbabili e polimeri avanzati come il PEEK sta ridefinendo le opzioni disponibili per chirurghi e pazienti.
Materiali Bioresorbabili vs Metalli Permanenti: Analisi Comparativa
Il confronto tra materiali bioresorbabili e metalli permanenti evidenzia vantaggi clinici ed economici differenti, con impatti significativi sulla necessità di interventi secondari e sulla risposta infiammatoria del paziente.
I materiali bioresorbabili, in particolare le leghe di magnesio, offrono un supporto meccanico temporaneo che si dissolve gradualmente dopo la fase critica di guarigione. Questa caratteristica elimina la necessità di interventi chirurgici secondari per la rimozione dell’impianto, riducendo sia i rischi per il paziente che i costi complessivi del trattamento. OsseoLabs ha sviluppato impianti in magnesio bioresorbibile che forniscono sostegno strutturale durante la fase di guarigione ossea, per poi riassorbirsi completamente, evitando la presenza permanente di hardware estraneo.
Al contrario, gli impianti in titanio permanenti garantiscono stabilità meccanica a lungo termine e hanno dimostrato eccellente biocompatibilità in decenni di utilizzo clinico. Tuttavia, possono causare complicanze legate alla presenza permanente di metallo, incluse reazioni infiammatorie al debris da usura e problemi di adattamento anatomico dovuti alla rigidità del materiale. La “discrepanza fondamentale” tra impianti standardizzati e l’anatomia unica di ogni paziente può portare a distribuzione non ottimale dei carichi e migrazione dell’impianto.
Il PEEK (polietere-etere-chetone) rappresenta una terza via: questo polimero ad alte prestazioni offre radiotrasparenza, permettendo imaging post-operatorio senza artefatti, e un modulo elastico più vicino a quello dell’osso rispetto al titanio, riducendo lo stress shielding. Materialise ha recentemente integrato il PEEK nel proprio portfolio di impianti cranio-maxillo-facciali, offrendo ai chirurghi la libertà di scegliere tra titanio e PEEK in base alle esigenze specifiche del caso clinico.
Integrazione Ossea e Strutture Avanzate: Il Ruolo delle TPMS
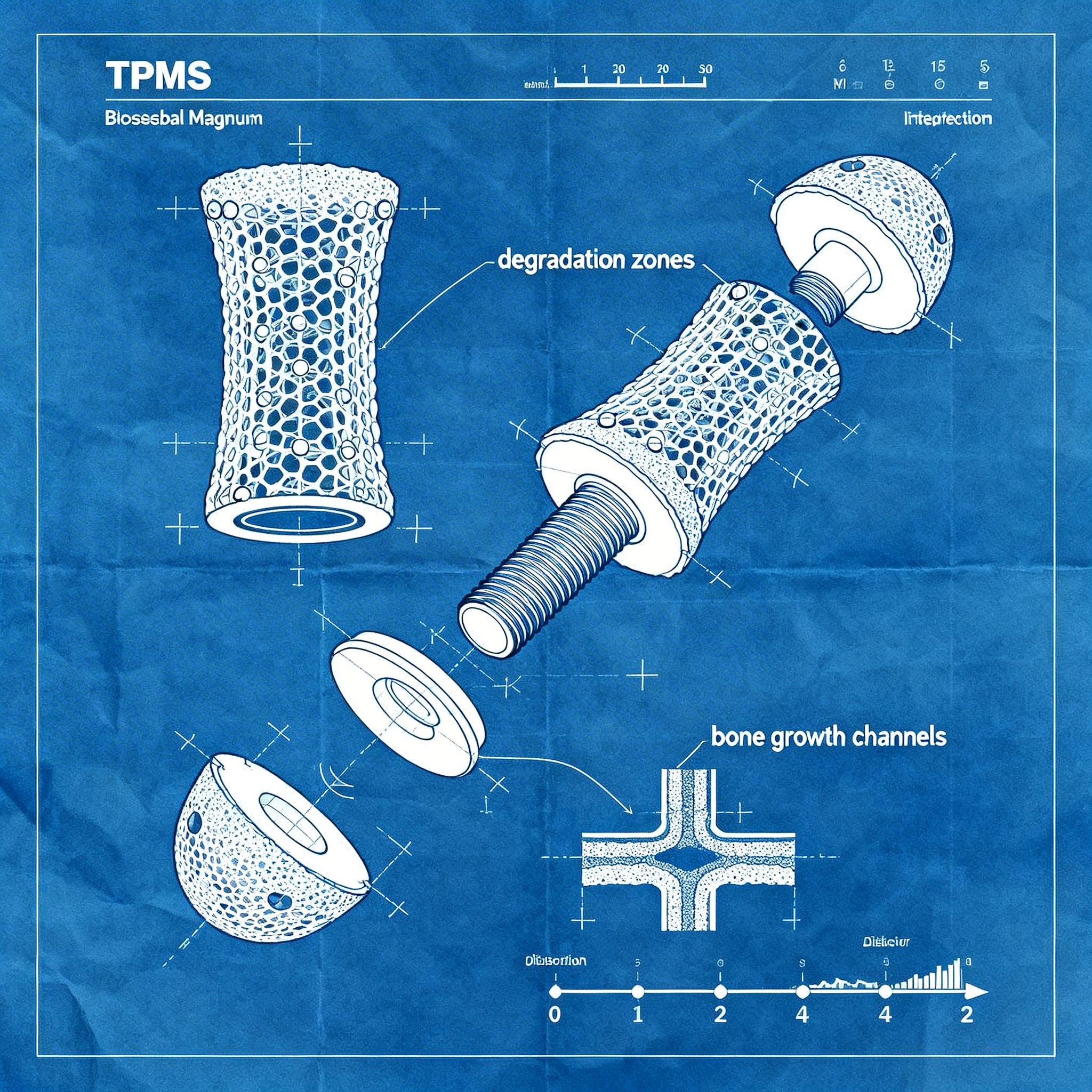
Le superfici TPMS migliorano significativamente l’osteointegrazione ma richiedono tecnologie di produzione additiva avanzate e controlli di qualità rigorosi, aumentando complessità e costi iniziali.
Le strutture TPMS (Triply Periodic Minimal Surfaces) rappresentano un’innovazione significativa nell’ingegneria degli impianti. L’architettura OsseoMatrix™ TPMS sviluppata da OsseoLabs promuove un’integrazione ossea superiore creando una struttura porosa che facilita la crescita del tessuto osseo all’interno dell’impianto. Queste geometrie complesse riducono anche lo stress shielding, fenomeno per cui un impianto troppo rigido impedisce al tessuto osseo circostante di ricevere stimoli meccanici adeguati, causandone l’indebolimento.
La produzione di strutture TPMS in magnesio bioresorbibile presenta sfide tecniche considerevoli. Il magnesio ha un basso punto di fusione, alta reattività e sensibilità all’instabilità di processo, rendendo la stampa additiva particolarmente complessa. OsseoLabs ha investito significativamente nello sviluppo di regole di progettazione guidate da intelligenza artificiale, ottimizzazione topologica e processi di produzione additiva strettamente controllati, incluse tecniche proprietarie di pulsazione laser e modellazione della degradazione.
Gli impianti con regioni cave possono essere riempiti con innesto osseo per accelerare ulteriormente la fusione e la crescita ossea. Studi clinici pilota in odontoiatria e chirurgia maxillo-facciale mostrano buona integrazione, aumento volumetrico dell’osso e riduzione del numero di interventi necessari rispetto a tecniche tradizionali con mesh metalliche.
Personalizzazione e AI: Ridurre Errori e Tempi Operatori
L’intelligenza artificiale e la produzione personalizzata trasformano la pianificazione chirurgica, riducendo tempi operatori del 30-50% nei casi complessi, ma introducono maggiore complessità progettuale e costi iniziali più elevati.
La piattaforma OsseoVision™ utilizza intelligenza artificiale per completare segmentazione e ricostruzione anatomica 3D entro un’ora dal caricamento della scansione TC ad alta risoluzione. La pianificazione chirurgica e la progettazione del dispositivo richiedono tipicamente 1-2 giorni, durante i quali il sistema automatizza gran parte della generazione di impianti e guide, inclusa la strategia di fissazione, l’ottimizzazione topologica e l’integrazione di strutture porose.
Per i chirurghi, il principale vantaggio è la fiducia pre-operatoria: possono pianificare digitalmente la procedura, rivedere le strategie di fissazione e confermare il posizionamento dell’impianto prima di entrare in sala operatoria. Questo riduce tentativi ed errori durante l’intervento, diminuisce gli aggiustamenti intraoperatori e accorcia i tempi chirurgici spesso del 30-50% nei casi complessi. Riduce anche il carico cognitivo, particolarmente importante nelle ricostruzioni dove piccole decisioni possono avere grandi effetti a valle.
Il flusso di lavoro digitale integra progettazione, simulazioni, produzione e documentazione sotto sistemi certificati ISO 13485. Guide in polimero possono essere consegnate entro 24-48 ore, mentre impianti metallici in titanio o magnesio bioresorbibile richiedono tipicamente 3-7 giorni per stampa, post-processing e controllo qualità. Materialise produce circa 280.000 strumenti e impianti personalizzati stampati in 3D all’anno, con partner come Ad Mirabiles che garantiscono produzione di impianti PEEK entro 72 ore dall’approvazione del piano chirurgico.
Costi a Lungo Termine e Impatto Clinico Reale
L’analisi economica degli impianti personalizzati deve considerare non solo i costi iniziali più elevati, ma anche i risparmi derivanti da minori revisioni, tempi operatori ridotti e recupero accelerato del paziente.
A livello di sistema sanitario, i benefici della personalizzazione e dei materiali avanzati si traducono in vantaggi economici concreti. Pianificazione più rapida, procedure più brevi, minori complicanze e riduzione degli interventi di revisione o rimozione si traducono in costi totali per caso inferiori. Per i sistemi di pagamento e la sanità pubblica, questo non riguarda solo il risparmio economico, ma la possibilità di rendere le cure ricostruttive avanzate scalabili e accessibili.
Gli impianti bioresorbabili eliminano completamente la necessità di interventi secondari di rimozione, con risparmi stimabili in migliaia di euro per paziente e riduzione dei rischi associati a ulteriori procedure chirurgiche. Il recupero più rapido permette ai pazienti di tornare prima alle attività quotidiane, con benefici socioeconomici indiretti.
Tuttavia, i costi iniziali degli impianti personalizzati e delle tecnologie avanzate sono significativamente superiori rispetto agli impianti standardizzati. La produzione di strutture TPMS in magnesio, con controlli di qualità rigorosi e processi proprietari, richiede investimenti tecnologici considerevoli. La complessità regolatoria dei dispositivi personalizzati, che si collocano all’intersezione tra personalizzazione e conformità, aggiunge ulteriori costi di documentazione e gestione del rischio.
La scelta tra PEEK e titanio comporta anch’essa considerazioni economiche: il PEEK richiede sistemi di stampa con camere chiuse e riscaldate, piani ad alta temperatura e gestione accurata del profilo termico per controllare la cristallinità del polimero. Questi requisiti tecnici specifici possono influenzare i costi di produzione e i tempi di consegna.
Conclusione
La selezione del materiale ideale per un impianto medico richiede una valutazione multidimensionale che tenga conto di sicurezza, efficacia e sostenibilità economica, bilanciando benefici clinici immediati con risultati a lungo termine.
Il futuro degli impianti medici non risiede nella supremazia di un singolo materiale, ma nella capacità di selezionare la soluzione ottimale per ogni caso specifico. I materiali bioresorbabili offrono vantaggi clinici ed economici significativi eliminando interventi secondari, mentre PEEK e titanio mantengono ruoli importanti
articolo scritto con l'ausilio di sistemi di intelligenza artificiale
Q&A
- Quali sono i principali vantaggi dei materiali bioresorbabili rispetto ai metalli permanenti negli impianti medici?
- I materiali bioresorbabili, come le leghe di magnesio, offrono un supporto meccanico temporaneo che si dissolve dopo la guarigione, eliminando la necessità di interventi secondari per la rimozione. Ciò riduce i rischi per il paziente e i costi complessivi del trattamento.
- In cosa differisce il PEEK dal titanio negli impianti medici?
- Il PEEK è un polimero con radiotrasparenza che consente imaging post-operatorio senza artefatti e ha un modulo elastico più simile a quello dell’osso, riducendo lo stress shielding. Il titanio, invece, garantisce stabilità meccanica a lungo termine ma può causare reazioni infiammatorie e problemi di adattamento anatomico.
- Cosa sono le strutture TPMS e qual è il loro ruolo negli impianti medici?
- Le strutture TPMS (Triply Periodic Minimal Surfaces) sono architetture porose che migliorano l'osteointegrazione favorendo la crescita del tessuto osseo all'interno dell'impianto. Riducono anche lo stress shielding e richiedono tecnologie di produzione avanzate come la stampa 3D.
- Come contribuisce l’intelligenza artificiale alla personalizzazione degli impianti medici?
- L’intelligenza artificiale accelera la pianificazione chirurgica automatizzando la segmentazione e la ricostruzione 3D, riducendo i tempi operatori del 30-50%. Consente anche l’ottimizzazione topologica e la progettazione di impianti su misura, migliorando precisione e risultati clinici.
- Quali sono i principali svantaggi economici degli impianti personalizzati rispetto a quelli standardizzati?
- Gli impianti personalizzati presentano costi iniziali più elevati a causa della complessità progettuale, della produzione additiva e dei controlli di qualità richiesti. Inoltre, la regolamentazione specifica per dispositivi su misura aumenta i costi di documentazione e gestione del rischio.