Intégration de l'impression 3D dans les hôpitaux : Guide opérationnel pour une mise en œuvre clinique sûre et efficace
Il ne s'agit plus seulement d'applications sporadiques : l'intégration de l'impression 3D dans les hôpitaux nécessite une stratégie claire concernant les technologies, les flux de travail et la formation du personnel. De plus en plus d'institutions sanitaires créent des laboratoires internes et développent des compétences spécialisées, transformant la production additive d'un outil expérimental en une ressource opérationnelle essentielle pour la médecine personnalisée.
La tendance est claire : des hôpitaux comme l'AP-HP en France, la Mayo Clinic et la Cleveland Clinic aux États-Unis ont déjà intégré l'impression 3D dans leurs processus cliniques quotidiens, produisant en interne des dispositifs personnalisés, des modèles anatomiques et des instruments chirurgicaux sur mesure. Cette approche “ point-of-care ” réduit les temps d'attente, améliore la précision clinique et, à long terme, génère des économies significatives par rapport à la sous-traitance.
Sélection technologique et matériaux biocompatibles
Le choix de la technologie d'impression et des bons matériaux est fondamental pour garantir la sécurité et la conformité clinique, en portant une attention particulière à la biocompatibilité et aux réglementations en vigueur.
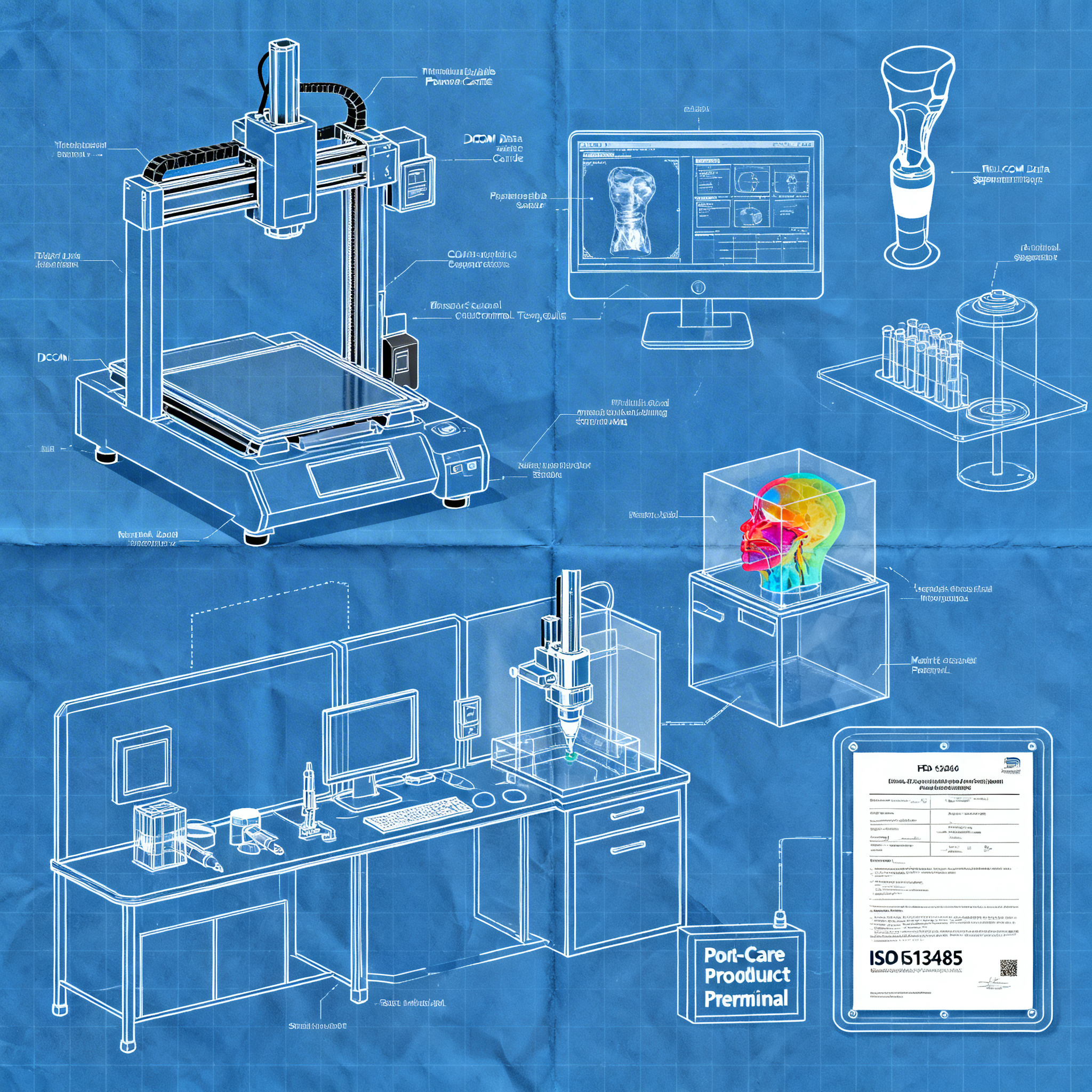
La première décision stratégique consiste à déterminer quelle technologie adopter en fonction des applications cliniques prévues. Pour les implants personnalisés en titane, comme les prothèses crâniennes produites par l'AP-HP, des imprimantes de fabrication additive métallique sont nécessaires pour travailler avec des matériaux biocompatibles certifiés. Pour les modèles anatomiques préopératoires, des technologies comme le material jetting et le PolyJet offrent des avantages uniques : elles peuvent reproduire les propriétés mécaniques des tissus, inclure plusieurs couleurs et créer des structures transparentes ou semi-transparentes qui permettent de visualiser les tumeurs et les trajets neuronaux à l'intérieur du parenchyme cérébral.
La biocompatibilité est une exigence non négociable pour tout dispositif destiné à entrer en contact avec le patient. Les matériaux doivent être certifiés selon les normes internationales et conformes au Règlement (UE) 2017/745 sur les dispositifs médicaux en Europe, tandis qu'aux États-Unis, la FDA a publié des lignes directrices techniques spécifiques pour les dispositifs réalisés en fabrication additive. Même pour les dispositifs non implantables comme les gabarits chirurgicaux, les positionneurs et les accessoires de salle d'opération, la traçabilité des matériaux et le contrôle du processus restent essentiels.
Flux de travail DICOM-to-Print : De l'image à la production
Un processus fluide et standardisé, de l'imagerie à l'impression, est essentiel pour maintenir la qualité et des délais cliniques acceptables, en garantissant la précision anatomique et la répétabilité.
Le workflow commence avec l'acquisition d'images médicales via des techniques comme l'IRM (imagerie par résonance magnétique), la tomodensitométrie (CT) ou l'imagerie par tenseur de diffusion (DTI). Ces données, typiquement au format DICOM, sont envoyées au laboratoire d'impression 3D via des portails de gestion de cas dédiés. La phase de segmentation est critique : à l'aide de logiciels spécialisés, les structures anatomiques sont isolées des données d'imagerie, en traçant manuellement les structures le long des coupes ou en utilisant des outils de seuillage lorsque l'anatomie contraste clairement avec les tissus environnants.
La collaboration médicale est fondamentale dans cette phase. Dans le cas de tumeurs cérébrales complexes, par exemple, les neurochirurgiens doivent identifier des structures critiques comme les radiations optiques, le tractus corticospinal et les voies du langage qui pourraient ne pas être immédiatement visibles dans les données d'imagerie. Cette collaboration entre cliniciens et techniciens d'impression 3D permet de créer des modèles 1:1 avec un codage couleur qui visualisent les relations spatiales entre la tumeur et les traits fonctionnels environnants.
Le modèle “ one-stop ” décrit dans certaines implémentations hospitalières couvre l'ensemble du cycle : de la conceptualisation et de la visualisation jusqu'au prototype et à la production finale, avec des applications en cardiologie, chirurgie vasculaire et oncologie. La logique du “ few steps away ” permet aux services d'apporter des problèmes pratiques et de les faire évoluer rapidement à travers des cycles prototype-test-correction.
Formation du personnel et structuration du laboratoire
L'intégration nécessite des professionnels formés et des espaces dédiés pour garantir l'efficacité et la conformité réglementaire, avec des compétences allant de l'imagerie à la post-production.
Qui fait fonctionner les machines ? La réponse varie, mais un modèle hybride émerge : des techniciens spécialisés en fabrication additive travaillent en étroite collaboration avec du personnel clinique formé sur les applications spécifiques. Certains hôpitaux intègrent des ingénieurs biomédicaux, des techniciens radiologues et même des chirurgiens avec des compétences en modélisation 3D. La formation doit couvrir non seulement l'opérationnalité des machines, mais aussi la gestion des matériaux, le post-traitement, les critères d'acceptation et la traçabilité complète du processus de production.
La structuration du laboratoire nécessite des espaces dédiés avec un contrôle environnemental adéquat, des systèmes de gestion de la qualité conformes à des normes comme l'ISO 13485, et des procédures opérationnelles standardisées pour chaque phase de production. Le choix organisationnel le plus efficace, selon les expériences documentées, est de positionner les compétences et les outils là où naissent les besoins cliniques, réduisant les frictions et augmentant la capacité à réaliser des solutions sur mesure.
Un aspect souvent sous-estimé est la création de réseaux collaboratifs : certains projets montrent comment les fichiers 3D et les lignes directrices de production peuvent être partagés entre différents centres de santé, permettant aux hôpitaux périphériques et aux centres de formation d'imprimer localement leurs propres simulateurs et dispositifs. Les coûts de production par module unique peuvent être réduits à quelques dizaines ou centaines d'euros, contre des milliers nécessaires pour des équivalents commerciaux. La Mayo Clinic a documenté que la production interne de modèles anatomiques coûte de 10 à 50 % de moins que l'externalisation.
Conclusion
L'intégration de l'impression 3D dans les hôpitaux est aujourd'hui une réalité opérationnelle consolidée, mais elle nécessite une approche systématique et bien planifiée qui considère la technologie, les processus et les personnes comme des éléments interconnectés d'une stratégie globale.
Au-delà de la technologie en soi, un modèle de soin entier évolue : plus personnalisé, plus réactif et plus proche du patient. La capacité à produire des dispositifs sur mesure, à préparer des interventions complexes avec des modèles anatomiques précis et à réduire les coûts opérationnels représente un avantage compétitif significatif pour les institutions sanitaires. À long terme, les hôpitaux ne seront plus seulement des lieux de soins, mais aussi des centres de production et d'innovation médicale, où le bioprinting et l'impression 3D de médicaments deviendront des pratiques quotidiennes.
Commencez dès maintenant à évaluer les exigences technologiques et organisationnelles pour introduire des solutions d'impression 3D dans votre environnement clinique. Envisagez les applications cliniques qui pourraient le plus bénéficier de la personnalisation, identifiez les compétences internes disponibles ou à développer et planifiez une mise en œuvre progressive garantissant la conformité réglementaire et la viabilité économique. La médecine de demain se construit aujourd'hui, couche par couche.
article écrit à l'aide de systèmes d'intelligence artificielle
Questions & Réponses
- Quels sont les principaux avantages de l'intégration de l'impression 3D dans les hôpitaux ?
- L'impression 3D dans les hôpitaux permet la production au point de soin de dispositifs personnalisés, de modèles anatomiques et d'instruments chirurgicaux. Elle réduit les temps d'attente, améliore la précision clinique et génère des économies par rapport à la sous-traitance externe.
- Quelles technologies d'impression 3D sont utilisées en milieu clinique et à quoi servent-elles ?
- Pour les implants métalliques biocompatibles, on utilise des imprimantes de fabrication additive métallique, tandis que pour les modèles anatomiques, on préfère des technologies comme le material jetting et le PolyJet. Ces dernières permettent de reproduire les propriétés mécaniques des tissus et de créer des structures transparentes ou colorées pour une meilleure visualisation anatomique.
- Comment garantir la sécurité et la conformité réglementaire dans l'impression 3D médicale ?
- Les matériaux doivent être biocompatibles et certifiés selon des normes internationales telles que le Règlement UE 2017/745 ou les lignes directrices de la FDA. La traçabilité des matériaux, le contrôle du processus de production et l'adoption de systèmes de gestion de la qualité comme l'ISO 13485 sont également essentiels.
- Quel est le rôle du workflow DICOM-to-print dans la production de modèles 3D ?
- Le workflow commence par l'acquisition d'images DICOM via IRM, scanner ou DTI, puis se poursuit avec la segmentation assistée par des logiciels spécialisés. La collaboration entre techniciens et clinici est cruciale pour isoler correctement les structures anatomiques et créer des modèles précis et cliniquement utiles.
- Quelles compétences et figures professionnelles sont nécessaires pour mettre en œuvre un laboratoire d'impression 3D hospitalier ?
- Des techniciens spécialisés en fabrication additive, des ingénieurs biomédicaux, des techniciens radiologiques et du personnel clinique formé sont requis. La formation doit couvrir l'opérationnalité des machines, la gestion des matériaux, le post-traitement et la traçabilité du processus.
- Comment l'impression 3D influence-t-elle les coûts et l'efficacité des hôpitaux ?
- La production interne peut réduire les coûts de 10-50% par rapport à l'externalisation. De plus, grâce à la logique 'à quelques pas', les services peuvent résoudre les problèmes rapidement grâce à des cycles prototype-test-correction, améliorant l'efficacité et les délais de réponse clinique.